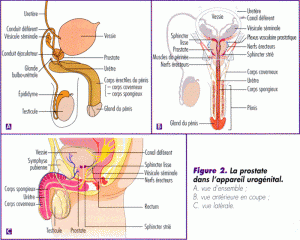
La prostate est un organe situé immédiatement sous la vessie, en arrière de la symphyse pubienne et en avant du rectum. Elle entoure sur 3 à 4 cm l’urètre, canal par lequel les urines sont évacuées de la vessie. Elle a la forme d’une châtaigne et mesure 3 cm de haut, 4 cm de large et 2 cm de profondeur chez un adulte jeune. Elle pèse alors 20 à 25 grammes. Sa face postérieure ou dorsale est parcourue par un sillon médian séparant 2 lobes, parfaitement palpable lors d’un toucher rectal. Sa partie supérieure (en haut) est appelée base, elle se situe contre la vessie. Sa partie inférieure (en bas) est appelée apex. Elle est étroitement intriquée avec les deux sphincters qui assurent une bonne continence urinaire. Le sphincter lisse se situe au niveau du col vésical (donc côté vessie) et le sphincter strié (seul accessible à la commande volontaire) se situe en aval, sur l’urètre, juste sous elle. L’essentiel de la prostate est constituée de glandes et elle est entourée par une capsule fibro-élastique. L’intégrité ou non de cette capsule prostatique est un élément capital à prendre en compte dans le cancer de la prostate. Les cancers qui ne dépassent pas cette capsule sont dits localisés (à la glande prostatique), et ceux dont les cellules cancéreuses ont dépassé cette capsule sont au moins localement avancés. Un des objectifs du bilan clinique, biologique et radiologique réalisé une fois le cancer de la prostate découvert est de tenter de définir l’intégrité ou non de cette capsule car les traitements que l’on peut proposer au patient ne sont pas les mêmes.
Cliquer sur l’image pour l’agrandir
Trois éléments, outre la prostate, sont importants à visualiser : les canaux déférents, les vésicules séminales et les canaux éjaculateurs.
Les canaux déférents (1 à droite et 1 à gauche) mesure environ 40 cm de long, naissent de la queue de l’épididyme et se terminent à l’abouchement des vésicules séminales pour donner naissance aux canaux éjaculateurs. Leur diamètre est de 2 mm, sauf sur leurs 5 derniers cm à l’approche des vésicules séminales où leur diamètre augmente jusqu’à 6 à 8 mm, formant les ampoules déférentielles. Ce sont ces 2 canaux qu’empruntent les spermatozoïdes venant des 2 testicules.
Les vésicules séminales sont des organes à surface bosselée et irrégulière, mesurent généralement de 4 à 6 cm de long et sont situées en arrière de la prostate, en dehors des canaux déférents. Il en existe 2, une à droite et une à gauche.
Les canaux éjaculateurs, quant à eux, mesurent 2 cm de long, sont compris dans la prostate et naissent de l’union des vésicules séminales et des canaux déférents. C’est au milieu de la prostate que ces canaux éjaculateurs vont s’aboucher dans l’urètre (= carrefour uro-génital)
On peut ajouter à cette description anatomique les glandes de (Mery -) Cowper ou glandes bulbo-uréthrales dont les canaux se jettent dans l’urètre périnéal. Elles sont au nombre de 2, du volume d’un petit pois et sont placées symétriquement de chaque côté de la ligne médiane.
Deux éléments sont intéressants à prendre en compte : Le 1er concerne le rôle génital de la prostate et le 2ème sa fonction urinaire.
La prostate : une glande génitale
Le sperme est constitué des spermatozoïdes d’origine testiculaire et de diverses sécrétions émanant principalement des ampoules déférentielles, des vésicules séminales et de la prostate. Les spermatozoïdes, à flux constant, passent par l’épididyme et vont suivre les canaux déférents pour arriver dans les 2 ampoules déférentielles où ils vont être stockés avant chaque éjaculation. Ils emprunteront alors les canaux éjaculateurs avant d’arriver dans l’urètre.
Les vésicules séminales, grâce à de petites glandes en leur sein, sécrètent le plasma séminal. Ce plasma contient du fructose (produit à partir du glucose), des prostaglandines et des protéines (lactoferrine et facteurs soit de décapacitation des spermatozoïdes, soit de coagulation du sperme, soit immuno-dépresseurs).
Les glandes présentes dans l’épaisseur de la paroi des ampoules déférentielles sécrètent un liquide de composition probablement très proche des sécrétions de vésicules séminales.
La prostate sécrète le liquide séminal qui entre lui-aussi dans la composition du sperme. Ce liquide est composé de nombreux enzymes dont la phosphatase acide et le PSA (Prostate Specific Antigen = antigène spécifique de la prostate), ce dernier participant à la liquéfaction du sperme, d’électrolytes, de sels minéraux dont le magnésium, de zinc, d’acide citrique, de spermine et de spermidine qui donnent son odeur au sperme ainsi que de phosphorylcholine qui sert la médecine légale.
Toutes ces sécrétions vont se mélanger dans l’urètre au niveau de la prostate (= urètre prostatique) pendant la première phase de l’éjaculation (émission), espace fermé à ses deux extrémités par les sphincters lisse en haut et strié en bas, entraînant sa dilatation progressive pendant quelques secondes. La seconde phase de l’éjaculation correspond à l’expulsion en elle-même du sperme.
Les glandes de Cowper sécrètent un liquide de composition voisine du liquide séminal, qui s’écoule en permanence pendant l’érection et en plus grande quantité pendant l’éjaculation. Ce liquide se mélange au sperme lors de son passage dans l’urètre pendant l’expulsion.
Prostate et fonction urinaire : A propos de l’adénome
La prostate n’a aucun rôle urinaire et la pathologie urinaire due à la prostate n’est liée qu’à la position anatomique de cette dernière. En effet, considérant la position anatomique de la prostate qui entoure la partie première (= proximale) de l’urètre par où passe l’urine pendant les mictions, on comprend qu’en cas d’adénome ou de cancer de la prostate, il puisse y avoir des troubles urinaires. L’adénome est une tumeur bénigne qui se traduit par une augmentation de volume d’une partie de la prostate (zone de transition). Cette augmentation de volume concerne la majorité des hommes après 50 ans, mais n’a pas obligatoirement de retentissement clinique. Il est important de noter que l’adénome de la prostate est une pathologie qui n’a rien à voir avec le cancer de la prostate. Ce n’est pas l’adénome qui donne le cancer. On peut donc parfaitement avoir l’un, l’autre ou les deux en même temps. De plus, après un traitement chirurgical pour adénome de la prostate et ce quelque soit ce traitement chirurgical, un cancer de la prostate peut parfaitement survenir puisque l’on aura enlevé pendant l’opération uniquement l’adénome et non pas toute la prostate. L’image classique est celle de l’œuf (= adénome) que l’on a retiré du coquetier (= reste de la prostate). Il faut donc continuer à se faire suivre par son urologue après une telle opération et surveiller son taux de PSA dans le sang à intervalles réguliers.
Informations supplémentaires
Guide INCa

« Les traitements des cancers de la prostate » , édité par l’INCa (Institut National du Cancer) avec la Ligue contre le cancer, Novembre 2016 – A télécharger ou à commander gratuitement sur le site www.e-cancer.fr, rubrique Publications, collection guide patients / les cancers.
Contactez-nous : 05.56.65.13.25